Nivolumabe é um anticorpo monoclonal totalmente humanizado (IgG4), cuja interação com o receptor de morte programada PD-1 (programmed cell death-1) bloqueia sua ligação com PD-L1 (programmed death–ligand 1) e PD-L2 (programmed death-ligand 2), reestabelecendo a função antitumoral do linfócito T.(1)
Em estudos clínicos, o nivolumabe demonstrou menor toxicidade e, na vigência de reações adversas, apresenta formas mais leves se comparado à quimioterapia, como o docetaxel.(2)
Os eventos adversos imuno-relacionados decorrentes do uso da imunoterapia ocorrem como uma consequência da auto-tolerância prejudicada pela perda de inibição da célula T. Todos os sistemas orgânicos podem ser envolvidos, mas toxicidades gastrointestinais, dermatológicas, hepáticas e endócrinas predominam. Estes efeitos colaterais são, geralmente, manejáveis, entretanto podem ser fatais em alguns casos.(3)
Há raros casos descritos na literatura de necrólise epidérmica tóxica (NET) em pacientes tratados com nivolumabe.(4)
Necrólise epidérmica tóxica é caracterizada por lesões mucocutâneas agudas associadas à necrose e descolamento epidérmico, as quais acometem mais de 30% da superfície corpórea e são letais em, aproximadamente, 30% dos casos.(5)
O objetivo deste artigo é relatar um caso de NET associada ao uso de nivolumabe.
Paciente feminina, com 79 anos de idade, foi diagnosticada com adenocarcinoma tubular de pulmão, em 2014, com estadiamento clínico T2N1M1 e deleção no éxon 19 do gene EGFR.
Inicialmente, a paciente recebeu a combinação quimioterápica de carboplatina e pemetrexede, apresentando resposta parcial com cinco ciclos. Seguiu com erlotinibe de manutenção, por aproximadamente dez meses, quando ocorreu progressão tumoral e iniciou paclitaxel semanal. Durante o sexto ciclo de paclitaxel, evoluiu com aumento das lesões tumorais. Neste momento, o tratamento foi alterado para gencitabina semanal. Durante o sétimo ciclo desta última quimioterapia, a paciente apresentou progressão tumoral em pulmão e surgimento de metástases ósseas, adrenal e em sistema nervoso central. Primeiramente, realizou radioterapia em sistema nervoso central. Três dias após o término da radioterapia, começou terapia com nivolumabe.
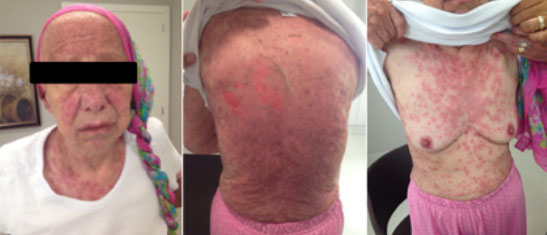
Uma semana após a segunda aplicação de nivolumabe, a paciente foi internada com quadro disseminado de erupções cutâneas maculopapulares com bolhas e descolamento da pele (Figura 1) – mais acentuadamente em dorso e tronco – associadas à mucosite oral e genital, vômitos, dor generalizada de forte intensidade, secreção e hiperemia conjuntival. A paciente relatava início dos sintomas dois dias após a infusão do imunoterápico, com piora progressiva.
Figura 1 Erupções cutâneas maculopapulares disseminadas, com bolhas e descolamento da pele.
No primeiro dia de internação hospitalar, apresentou febre. Os exames laboratoriais evidenciavam aumento discreto de lactato e moderado de proteína C reativa; hemograma, eletrólitos, função renal e hepática eram todos normais. Foram então instituídas medidas terapêuticas através de antibioticoterapia com piperacilina tazobactam, reposição volêmica, nutrição enteral, nistatina creme vaginal, solução oral com xilocaína e bicarbonato de sódio, colírio com dexametasona, neomicina e polimixina B, além de controle da sintomatologia com anti-histamínico (hidroxizina), analgesia (morfina e dipirona), antieméticos (dimenidrato, bromoprida e ondansetrona), inibidor de bomba de prótons e anticoagulação profilática com enoxaparina. Diante da suspeita de dermatite alérgica grau 4 devido ao nivolumabe, aplicou-se metilprednisolona envodenosa (1mg/kg/ dia), com as devidas profilaxias (albendazol, fluconazol e sulfametoxazol-trimetoprima).
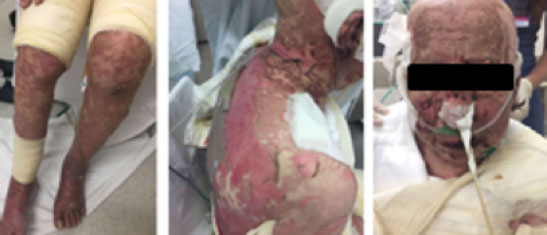
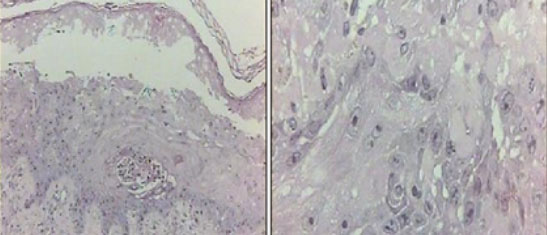
A paciente foi acompanhada pela comissão de pele do hospital, recebendo curativos especiais com aquacel, mepitel, pasta de maizena e araruta. Tendo em vista a piora contínua das lesões com extensão difusa (Figura 2), solicitou-se biópsia de pele (Figura 3), a qual evidenciou acometimento da espessura da epiderme com ceratinócitos necróticos isolados ou, principalmente, agrupados em meio a plasma, fibrina e escassos linfócitos ou neutrófilos. A derme papilar continha edema, linfócitos, neutrófilos e raros eosinófilos, estabelecendo o diagnóstico de NET.
Figura 2 Evolução do quadro com maior extensão das erupções e descolamento da pele.
Figura 3 Necrose de ceratinócitos com destacamento destes e formação de bolha intraepidérmica.
A paciente permaneceu internada por duas semanas e com o avanço da NET, piora do quadro clínico e refratariedade ao tratamento, faleceu no 15° dia de internação. Este estudo foi submetido à aprovação por um Comitê de Ética em Pesquisa, sendo o número do parecer: 2.095.412 e sob número CAAE 68074717.7.0000.5370
O responsável pelo paciente relatado assinou o Termo de Consentimento Livre e Esclarecido.
A imunoterapia com nivolumabe é indicada em casos de melanoma metastático ou irressecável,(6) câncer de pulmão não pequenas células metastático(2), carcinoma de células renais avançado,(7) linfoma de Hodgkin clássico(8) e carcinoma de células escamosas em cabeça e pescoço.(9)
A aprovação do nivolumabe para câncer de pulmão avançado não pequenas células não escamoso, em pacientes previamente tratados com regimes quimioterápicos baseados em platina, tal qual era o cenário da patologia da paciente em questão, foi baseada no estudo CheckMate 057.(2) Neste estudo de fase III multicêntrico e randomizado, os pacientes em uso de nivolumabe apresentaram significativo aumento na sobrevida global e resposta mais prolongada quando comparados a pacientes em uso de docetaxel. A sobrevida global em 1 ano no grupo do nivolumabe foi de 51% e 39% no grupo do docetaxel. A taxa de resposta com o imunoterápico foi superior ao quimioterápico (19% e 12%, respectivamente). As reações adversas mais comuns de qualquer grau relacionadas ao nivolumabe foram fadiga, náusea, hiporexia, astenia, rash, prurido, diarréia, hipotireoidismo, aumento de transaminases, reação relacionada à infusão e pneumonite. Dos pacientes que apresentaram uma reação adversa de qualquer categoria, 11 a 70% foram tratados com agentes imuno-moduladores (geralmente glicocorticóides) e 44 a 100% das reações foram resolvidas, dentro de 0,1 a 12,1 semanas.
Toxicidade cutânea relacionada à imunoterapia, variando de rash a prurido a vitiligo, é comum e geralmente ocorre dentro das primeiras semanas de tratamento.(10)
Toxicidade cutânea grave é rara, embora casos de Síndrome de Stevens-Johnson (SSJ),
NET e rash com eosinofilia e sintomas sistêmicos tenham sido relatados.(11)
A SST e NET são erupções cutâneas graves caracterizadas por máculas disseminadas, pápulas com graus variáveis de necrólise epidérmica clinicamente representada como descolamento de toda a espessura de epiderme com exposição de derme vermelha e exsudativa, semelhante à queimadura térmica de segundo grau e/ou lesões cutâneas bolhosas com erosões mucosas.(5)
No Brasil, as estatísticas são escassas com relação à incidência da NET. A literatura sugere que, na Europa e Estados Unidos, a incidência de NET seja 0,4 a 1,2 pessoas por milhão por ano, com uma mortalidade de 30%. Esta doença pode afetar pacientes de qualquer idade e raça, sendo mais comum em mulheres, ao contrário da SSJ. A incidência aumenta com a idade e em certos grupos de risco com os seguintes fatores predisponentes: existência de múltiplas comorbidades, indivíduos que utilizam diversos medicamentos, suscetibilidade genética, imunossupressão e nos doentes com tumores cerebrais tratados concomitantemente com radioterapia e anticonvulsivantes.(12)
A paciente do caso aqui reportado realizou radioterapia, mas não fez uso de anticonvulsivantes. Não há dados na literatura que comprovem uma potencialização nos eventos adversos com a associação da radioterapia com nivolumabe.
A etiologia da NET está relacionada, em 80% dos casos, ao uso de medicamentos, entretanto pode ser ocasionada por infecções e neoplasias. Drogas relacionadas mais comumente são alopurinol, sulfametoxazol-trimetoprima, carbamazepina, lamotrigina, nevirapina, antiinflamatórios não-esteroidais, fenobarbital e fenitoína.(5) Há casos relatados de NET associados ao uso de nivolumabe.(4)
Os diagnósticos diferenciais incluem exantema maculopapular, escarlatina, erupções fototóxicas, síndrome do choque tóxico, doença do enxerto versus hospedeiro, queimaduras térmicas, síndrome da pele escaldada estafilocócica, dermatite esfoliativa.(5)
Opinião dermatológica é aconselhável, se houver incerteza. Biópsias são geralmente viáveis e a histologia pode variar dependendo do mecanismo de inflamação. Infiltrados linfocíticos perivasculares tem sido demonstrados.(13) Na pele, respostas imunes mediadas por célula T durante SSJ/NET resultam em uma apoptose maciça de ceratinócitos, mediada por moléculas citolíticas.
Nayar et al.(4) relatam o quadro de uma paciente com melanoma refratário a ipilimumabe que apresentou reação semelhante à necrólise epidérmica tóxica associada a nivolumabe. Similarmente à paciente do caso clínico do presente artigo, sua biópsia de pele mostrava dermatite com infiltrado linfocítico na junção dermoepidérmica e ceratinócitos apoptóticos com áreas focais de necrose completa da epiderme com mínimo infiltrado. Ela foi, inicialmente, tratada com prednisona, logo substituída por metilprednisona, sem resposta. Após recebimento de ciclosporina e prednisona em altas doses apresentou melhora gradual, mas significante do rash.
O tratamento da NET é baseado no diagnóstico precoce, na interrupção do medicamento suspeito se relacionada a medicamentos, medidas de suporte com antibioticoterapia, reposição volêmica e de eletrólitos.(5) Corticosteroides são administrados quando a severidade dos eventos adversos imuno-relacionados justifica a reversão da inflamação. Outras medicações imuno-moduladoras usadas em casos esteroide-refratários incluem o anticorpo anti-TNF-alfa infliximabe, o antimetabólito micofenolato mofetil e inibidores da calcineurina tacrolimus e ciclosporina.(14)
Diretrizes de manejo de eventos adversos imuno–mediados decorrentes do uso de nivolumabe(15) orientam que pacientes com reações cutâneas graus 1 e 2 (menos de 30% da superfície corpórea acometida) recebam tratamento sintomático com anti-histamínicos e esteroides tópicos e continuem a imunoterapia. Diante da persistência dos sintomas por mais de uma semana ou recorrência, sugere-se considerar biópsia de pele, postergar a terapia com nivolumabe e ponderar o uso de metilprednisolona 0,5-1mg/kg/dia endovenoso ou equivalente oral. Com a resolução das lesões, indica-se reduzir a corticoterapia gradualmente por pelo menos um mês e, em seguida, reiniciar a terapia com nivolumabe. No caso de piora, iniciar tratamento como graus 3-4. Pacientes com reações cutâneas graves (mais de 30% da superfície corpórea acometida, com ameaça à vida) devem postergar a terapia, se grau 3, e descontinuar permanentemente, se grau 4. Neste momento, salienta-se a importância de avaliação com dermatologista, considerar biópsia de pele e iniciar prednisona na dose de 1-2mg/kg/dia ou dose equivalente de outro esteroide. Após melhora sintomática para grau 1, reduzir o corticoide gradativamente antes de reiniciar o nivolumabe. Avaliar o uso de antibioticoterapia profilática contra infecções oportunistas, nos pacientes em corticoterapia oral ou endovenosa.
Perante pacientes em imunoterapia é imprescindível estar atento à possibilidade de reações adversas imuno-relacionadas, raras e comuns, e desenvolver uma abordagem cuidadosa para avaliação e manejo destas, uma vez que quanto mais precoce tais medidas ocorrerem, melhor será o desfecho final. Ressalta-se a importância de educar o paciente e seus cuidadores quanto ao pronto reconhecimento dos eventos adversos e garantir facilidade de acesso à equipe multidisciplinar responsável pela assistência médica do paciente.
Por fim, enfatiza-se a necessidade de que todos os profissionais da saúde envolvidos com a imunoterapia divulguem na literatura os eventos adversos sofridos pelos seus pacientes, uma vez que esta alternativa de tratamento é muito recente e tão pouco desvendada. Desta forma, poderemos ampliar nosso conhecimento a cerca desta terapia e aprimorar o manejo de seus efeitos colaterais.
Journal: Brazilian Journal of Oncology
DOI: 10.1055/s-00059887
e-issn: 2526-8732
Publisher: Thieme Revinter Publicações Ltda.
Publisher address: Rua do Matoso 170, Rio de Janeiro, RJ, CEP 20270-135, Brazil
No citations found for this article.
1. Curran, MA and Montalvo, W and Yagita, H and Allison, JP. PD-1 and CTLA-4 combination blockade expands infiltrating T cells and reduces regulatory T and myeloid cells within B16 melanoma tumors. Proc Natl Acad Sci USA [online]. 2010, vol. 107, p. 4275-80.
2. Borghaei, H and Paz-Ares, L and Horn, L and Spigel, DR and Steins, M and Ready, NE. Nivolumab versus docetaxel in advanced nonsquamous non-small-cell lung cancer. N Engl J Med [online]. 2015, vol. 373, p. 1627-39.
3. Robert, C and Schachter, J and Long, GV and Arance, A and Grob, JJ and Mortier, L. Pembrolizumab versus ipilimumab in advanced melanoma. N Engl J Med [online]. 2015, vol. 372, p. 2521-32.
4. Nayar, N and Briscoe, K and Fernandez-Penas, P. Toxic epidermal necrolysis-like reaction with severe satellite cell necrosis associated with nivolumab in a patient with ipilimumab refractory metastatic melanoma. J Immunother [online]. 2016, vol. 39, p. 149-52.
5. Wolff, K and Johnson, RA and Saavedra, AP. Dermatologia de Fitzpatrick: atlas e texto. McGraw-Hill, 2015.
6. Topalian, SL and Sznol, M and McDermott, DF and Kluger, HM and Carvajal, RD and Sharfman, WH. Survival, durable tumor remission, and long-term safety in patients with advanced melanoma receiving nivolumab. J Clin Oncol [online]. 2014, vol. 32, p. 1020-30.
7. Motzer, RJ and Escudier, B and McDermott, DF and George, S and Hammers, HJ and Srinivas, S. Nivolumab versus everolimus in advanced renal-cell carcinoma. N Engl J Med [online]. 2015, vol. 373, p. 1803-13.
8. Younes, A and Santoro, A and Shipp, M and Zinzani, PL and Timmerman, JM and Ansell, S. Nivolumab for classical Hodgkin’s lymphoma after failure of both autologous stem-cell transplantation and brentuximab vedotin: a multicentre, multicohort, single--arm phase 2 trial. Lancet Oncol [online]. 2016, vol. 17, p. 1283-94.
9. Ferris, RL and Blumenschein, GR and Fayette, J and Guigay, J and Colevas, AD and Licitra, LF. Further evaluations of nivolumab (nivo) versus investigator’s choice (IC) chemotherapy for recurrent or metastatic (R/M) squamous cell carcinoma of the head and neck (SCCHN): CheckMate 141 [abstract] [online]. Available from: .
10. Weber, JS and Antonia, SJ and Topalian, SL and Schadendorf, D and Larkin, JMG and Sznol, M. Safety profile of nivolumab (NIVO) in patients (pts) with advanced melanoma (MEL): a pooled analysis [abstract] [online]. Available from: .
11. Bristol Myers Squibb. Opdivo (Nivolumab) Product Information. OPDIVO (Nivolumab) injection, for intravenous use. Initial U.S. Approval: 2014 [Internet] [online]. Available from: .
12. Oliveira, A and Sanches, M and Selores, M. Stevens-Johnson syndrome and toxic epidermal necrolysis. Acta Med Port [online]. 2011, vol. 24, p. 995-1002.
13. Attia, P and Phan, GQ and Maker, AV and Robinson, MR and Quezado, MM and Yang, JC. Autoimmunity correlates with tumor regression in patients with metastatic melanoma treated with anti-cytotoxic T-lymphocyte antigen-4. J Clin Oncol [online]. 2005, vol. 23, p. 6043-53.
14. Spain, L and Diem, S and Larkin, J. Management of toxicities of immune checkpoint inhibitors. Cancer Treat Rev [online]. 2016, vol. 44, p. 51-60.
15. OPDIVO. [Immune-Mediated Adverse Reactions Management Guide]. Bristol-Myers Squibb, 2015.